- Содержание [свернуть]
 Термином желтая лихорадка в медицине обозначают вирусную инфекцию, которая сопровождается поражением различных органов и тканей. Переносчиком возбудителя является комар, который обитает только в некоторых странах. Течение заболевание нередко приобретает тяжелую форму и сопровождается геморрагическим синдромом. Специфического лечения против инфекции нет, однако изобретена вакцина, способствующая выработке антител и развитию стойкого, но временного иммунитета.
Термином желтая лихорадка в медицине обозначают вирусную инфекцию, которая сопровождается поражением различных органов и тканей. Переносчиком возбудителя является комар, который обитает только в некоторых странах. Течение заболевание нередко приобретает тяжелую форму и сопровождается геморрагическим синдромом. Специфического лечения против инфекции нет, однако изобретена вакцина, способствующая выработке антител и развитию стойкого, но временного иммунитета.Причины
Переносчик лихорадки представляет собой вирус, генетический материал которого содержится в РНК. Он устойчив во внешней среде и неплохо переносит холодовое воздействие, однако погибает при температуре более 700С или под влиянием ультрафиолетового облучения и дезинфицирующих средств.
Источником заражения служат животные (сумчатые, обезьяны, грызуны) и люди. Лихорадка передается трансмиссивным путем (то есть через укус комаров, которые размножаются вблизи жилых домов). После укуса носителя, насекомые становятся заразными спустя несколько дней. Точный срок зависит как от погодных, так и от температурных условий.
Крайне редко заражение происходит контактным путем. Такое возможно при попадании крови больного животного на открытую раневую поверхность, например, при обработке туш.
Желтая лихорадка склонна к развитию эпидемий. Для этого достаточно соблюдения лишь трех условий:
- наличие носителей вируса;
- наличие переносчиков;
- благоприятные погодные условия (при температуре менее 18 °C распространение не возможно).
Существует ряд опасных стран, в которых можно заразиться. Возникновение эпидемий в других регионах маловероятно.
При заболевании желтая лихорадка попадает возбудитель в кровь человека из пищеварительного тракта насекомого. Далее он активно размножается и накапливается в лимфатической системе. Затем он проникает в общий кровоток и распространяется по сосудам, вызывая их воспаление. Поражаются также селезенка, почки, печень, костный мозг, центральная нервная система и сердце.

Симптомы
При заражении желтой лихорадкой симптомы начинают появляться спустя неделю. В клиническом течении заболевания можно выделить четыре фазы, которые последовательно сменяют друг друга:
- гиперемия;
- кратковременное улучшение;
- венозный стаз;
- выздоровление.
Фаза гиперемии характеризуется внезапным значительным повышением температуры тела. Одновременно появляются и интоксикационные симптомы желтой лихорадки:
- тошнота;
- слабость в мышцах;
- боль в суставах;
- головная боль;
- расстройства высшей нервной деятельности (нарушение сознания, бред и галлюцинации).
Изменяется и внешний вид пациента. Лицо и шея становятся несколько отечными, отмечается покраснение кожи и мелкие кровоизлияния в области склер, слизистой оболочки ротовой полости, конъюнктивы. В ряде случаев пациенты начинают испытывать светобоязнь, и у них отмечается повышенное слезотечение.
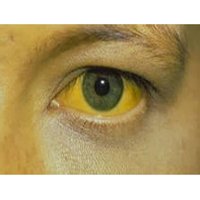
Основными симптомами являются желтушность кожи, а также значительное повышение температуры, в связи с чем заболевание получило свое название.
Системные проявления включают:
- изменение ритма (тахикардия, переходящая в брадикардию);
- снижение давления;
- малый объем суточной мочи;
- увеличение селезенки и печени;
- окрашивание склер и кожи в желтоватый цвет.
Первая фаза протекает около четырех дней, после которых возникает непродолжительный период улучшения состояния. Он может длиться от 2-5 до 24-35 часов. При этом отмечается объективное улучшение самочувствия на фоне снижения температуры. В некоторых случаях сразу после этого периода наступает выздоровление пациента, но при тяжелом течении желтой лихорадки после непродолжительной ремиссии следует фаза венозного застоя.
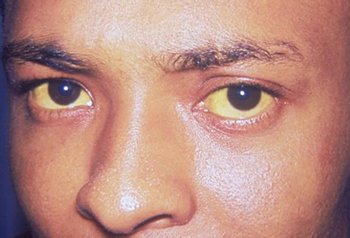
При желтой лихорадке следующая фаза включает следующие симптомы:
- бледность кожи;
- цианоз губ, а также периферических отделов конечностей;
- прогрессирующая желтуха;
- точечные кровоизлияния и пурпура;
- значительная гепатоспленомегалия.
Состояние пациента намного хуже, чем во время фазы гиперемии. В связи с геморрагическим синдромом присоединяются:
- кровотечение из носа, десен;
- желудочно-кишечное кровотечение, проявляющееся меленой и рвотой кофейной гущей;
- кровоизлияния во внутренние органы.
Моча в этот период нередко вообще перестает вырабатываться, что усиливает интоксикацию организма. При благоприятном течении далее следует период выздоровления, однако далеко не всем пациентам с желтой лихорадкой удается пережить фазу венозного застоя. В большинстве случаев после выздоровления формируется стойкая иммунная защита.
Диагностика
Диагностика заболевания основана на анализе эпидемической обстановки и оценке клинической картины. Применяют также и ряд инструментальных методик:
- анализ крови, который позволяет выявить понижение уровня лейкоцитов, тромбоцитов и нейтрофилов. Далее отмечается увеличение концентрации клеточных элементов и накопление продуктов обмена (мочевина, креатинин), а также повышение уровня печеночных ферментов и билирубина;
- в анализе мочи могут присутствовать белок, эритроциты, цилиндрический эпителий;
- при помощи серологического исследования можно обнаружить присутствие специфических антител;
- вирус желтой лихорадки можно идентифицировать в крови при помощи ПЦР-методики. В связи с опасностью эпидемии, работать с биологическим материалом следует только в специализированной лаборатории.
Лечение
Лечение желтой лихорадки необходимо начинать как можно быстрее. Для этого следует поместить пациента в инфекционную больницу в отдельный бокс.
Специфической терапии, направленной на ликвидацию вируса в настоящее время нет, поэтому проводят только симптоматическое воздействие, чтобы облегчить состояние больного.
Как правило, при лечении желтой лихорадки назначают следующие классы лекарств:
- противовоспалительные стероидные или нестероидные препараты;
- кровоостанавливающие (гемостатические) средства;
- противоаллергические препараты;
- дезинтоксикационные растворы (глюкоза, соли, декстраны);
- диуретики.
При серьезной почечной недостаточности выполняют процедуру плазмафереза. Если имеется кровопотеря или серьезное нарушение свертываемости, применяют препараты крови, в том числе плазму и тромбоциты. В случае вторичной бактериальной инфекции назначают антибактериальные средства.
Профилактика
Профилактика желтой лихорадки направлена на устранение источника инфекции и ее переносчиков. То есть выполняют дезинсекцию водоемов, находящихся вблизи носителей вируса. Следует также соблюдать правила индивидуальной защиты (избегать укусов насекомых).
Для специфической профилактики желтой лихорадки разработана специальная вакцина, которая в 95% случаев приводит к формированию стойкого длительного иммунитета. Ее следует проводить всем гражданам, которые собираются посетить эндемичные районы.
Будьте бережны и внимательны к своему здоровью – выберите подходящего вам врача и запишитесь на приём по телефону: 8 (499) 969-20-36 (для жителей Москвы и Московской области).
